
TEORÍA
CAPÍTULO 14.3. TUMORES DE PARTES BLANDAS DEL PIE
Autores
1. Ramos Pascua, Luis Rafaela,b
2. Mellado Romero, Mª Ángelaa,b
3. Casas Ramos, Paulaa,c
4. Sánchez Herráez, Sergioa,c
Especialidad
aCirugía Ortopédica y Traumatología
Centro
bHospital Universitario 12 de Octubre, Madrid
cHospital Universitario de León
1. RECUERDO ANATÓMICO
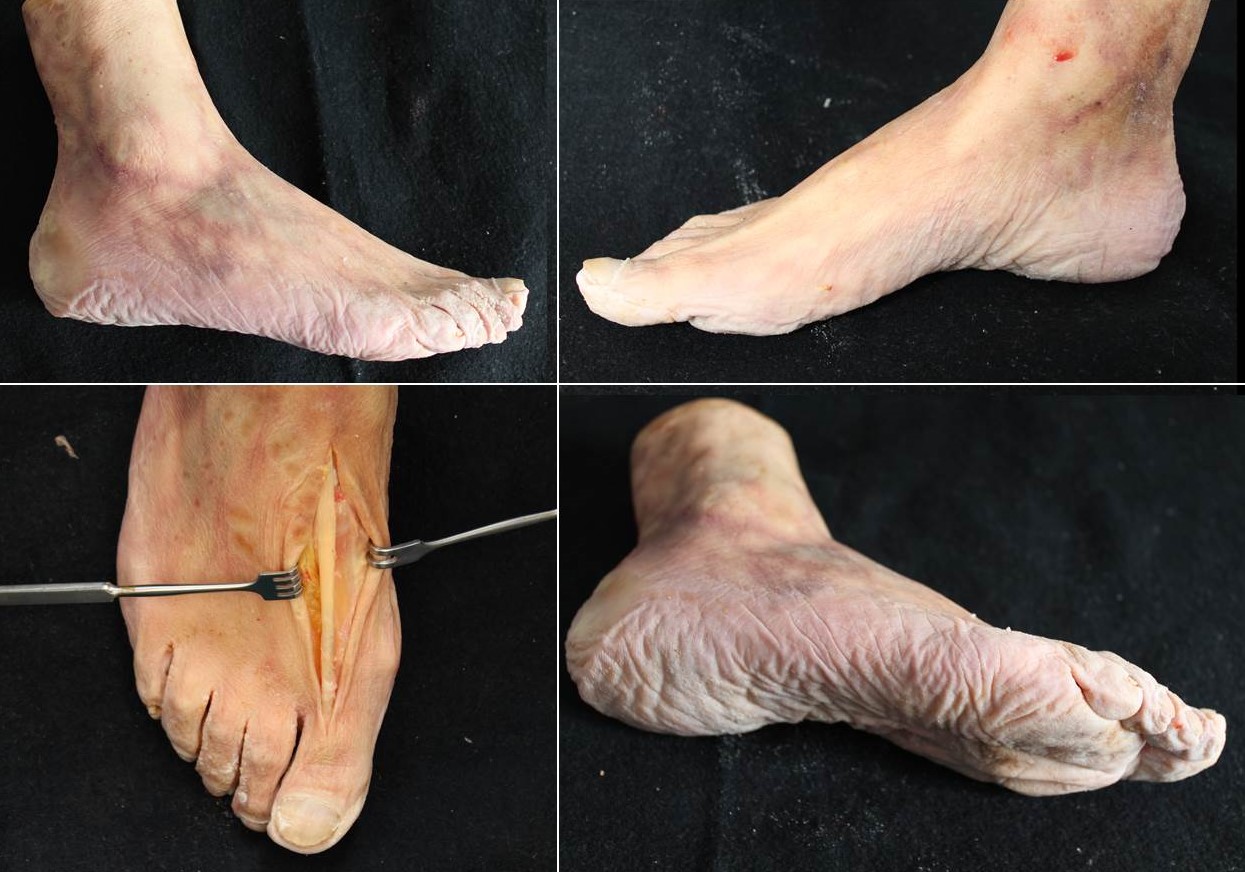
La anatomía del pie se considera compleja debido a que existen muchos huesos, vasos, nervios y tendones en relativamente poco espacio. Por otra parte, la piel que lo envuelve es escasa, delgada y está mal vascularizada, sobre todo en la cara medial del tobillo (Figura 1). De forma general podríamos dividirlo en 2 regiones anatómicas: la anterior (antepié) y la posterior (medio y retropié). Si a nivel óseo el antepié está bien compartimentalizado (no el medio ni el retropié), a nivel de partes blandas no se identifican compartimentos. No obstante, a efectos prácticos separaríamos la planta del resto. En la planta la piel es gruesa, mientras que en la dorsal es muy fina y está muy próxima a los vasos y tendones, de situación subcutánea.
Figura 1:
2. GENERALIDADES
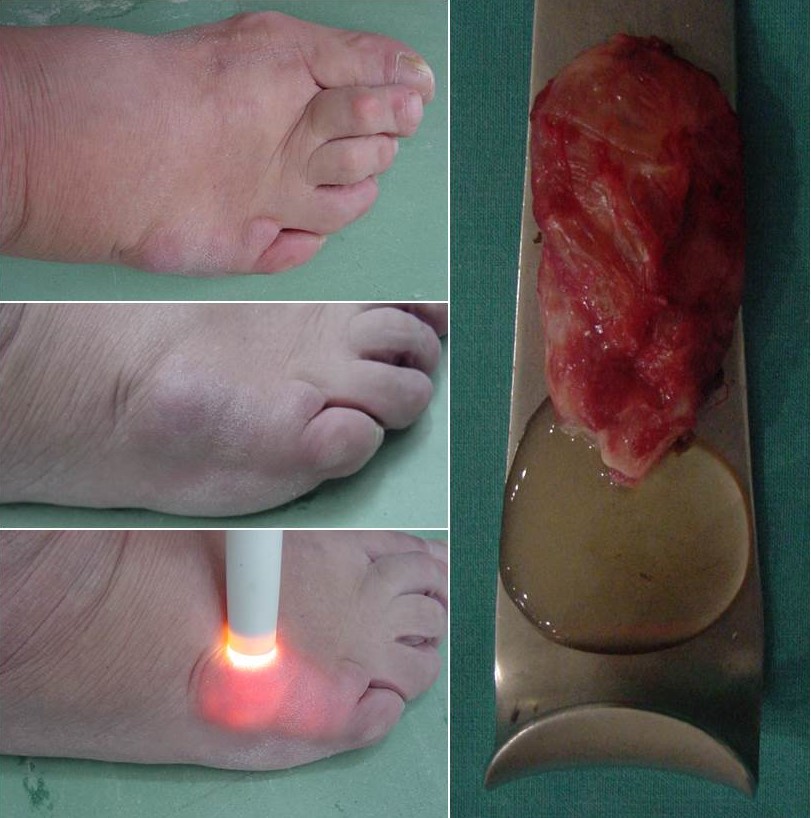
La mayor parte de las lesiones de partes blandas del pie son reactivas o de naturaleza inflamatoria1,2: bursitis y tendinitis, fascitis plantares, neuromas de Morton, artritis hiperuricémicas (Figura 2a), etc. Muchas otras tampoco son estrictamente tumores: quistes sinoviales (Figura 3), quistes epidérmicos de inclusión, xantomas, nódulos reumatoideos, etc. El diagnóstico diferencial lo completarían entidades tan dispares como el músculo soleo accesorio y las lesiones dermatológicas, entre las que destacan el dermatofibrosarcoma, el poroma ecrino y el melanoma.
Figura 2:
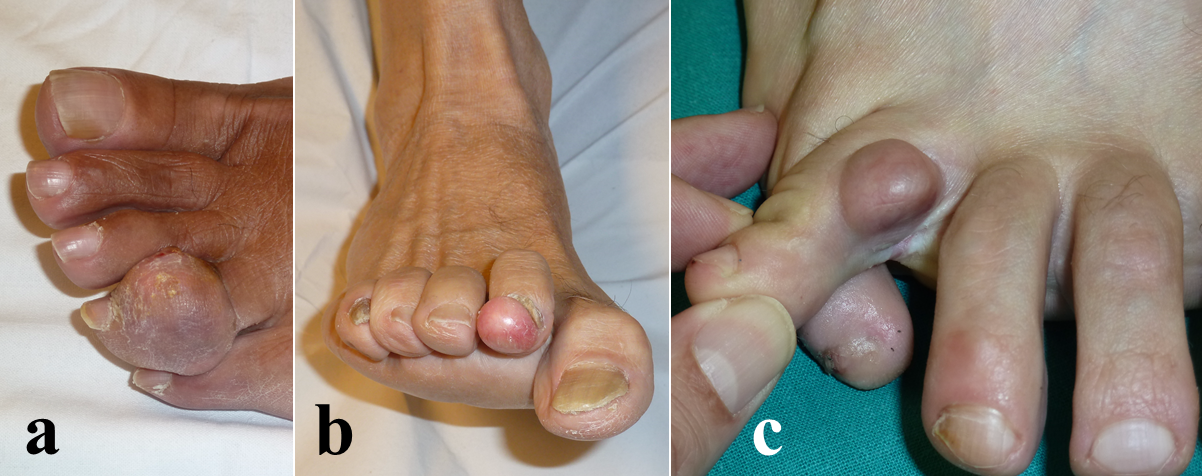
Figura 3:
3. DEMOGRAFÍA
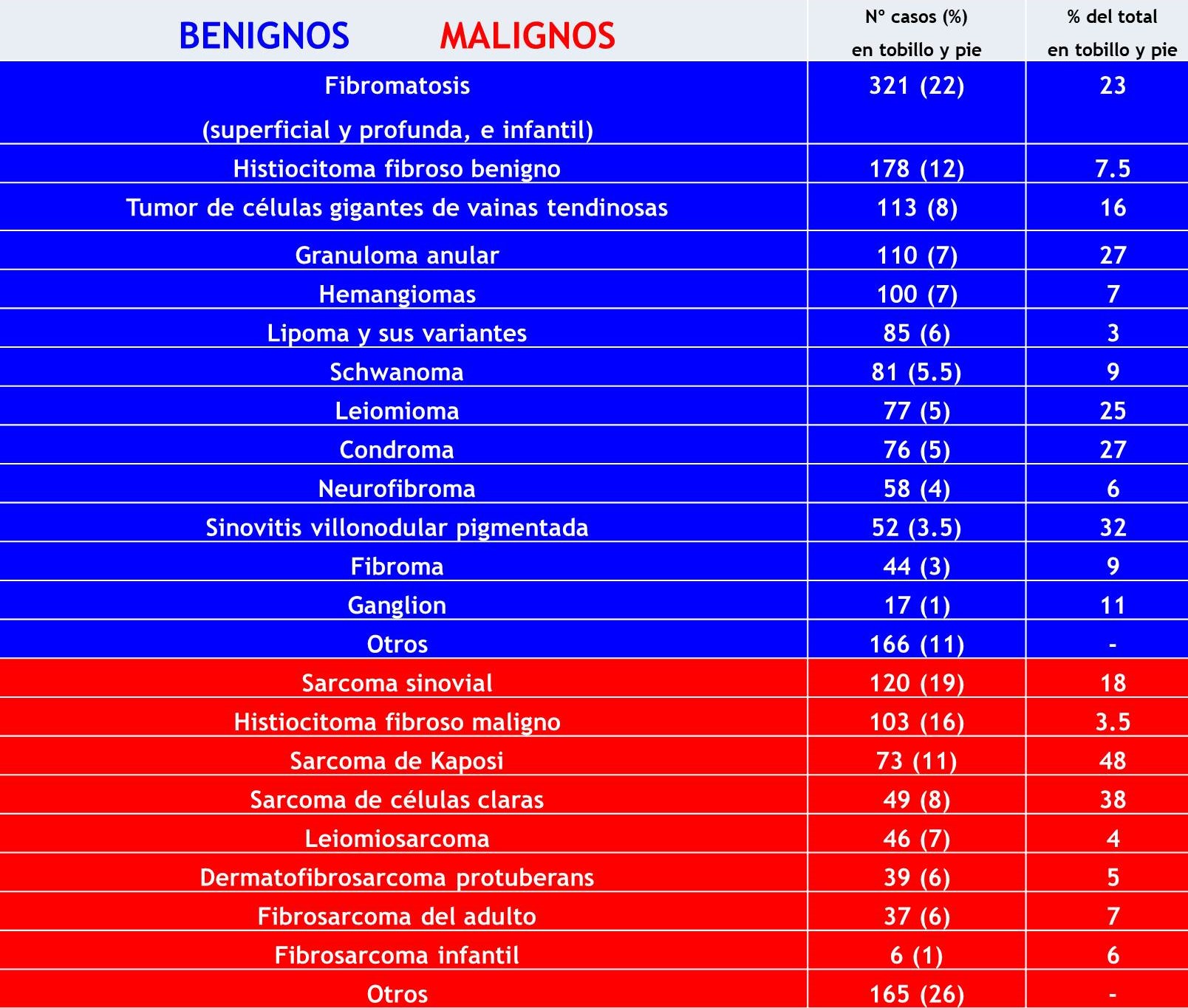
3.1. Incidencia: El 8% de las lesiones de partes blandas benignas y el 5% de las malignas se diagnostican en el pie. Aproximadamente 3/4 de las biopsias realizadas en esta localización son benignas o pseudotumorales, incluyendo procesos reactivos (Tabla 1)3,4. Excluyendo los quistes sinoviales y los epidérmicos de inclusión, las más frecuentes son las fibromatosis, los tumores tenosinoviales de células gigantes y los histiocitomas fibrosis benignos. En otras series son los hemangiomas5. Menos del 5% de los sarcomas de partes blandas se localizan en el pie y tobillo y suponen menos del 25% de todos los tumores del pie. Los más frecuentes son los sarcomas sinoviales, el sarcoma pleomórfico indiferenciado y el sarcoma de Kaposi, por ese orden. El sarcoma epitelioide y el sarcoma de células claras son relativamente más frecuentes en el pie y tobillo que en otros asientos. Las metástasis son excepcionales.
Tabla 1:
3.2. Sexo y edad: La correspondiente a cada tipo tumoral. Entre las lesiones benignas la fibromatosis se diagnostica a todas las edades. Entre las lesiones malignas, hasta los 5 años el tumor de partes blandas (TPB) más frecuente es el fibrosarcoma; entre los 6 y los 45, el sarcoma sinovial; después, el sarcoma pleomórfico; y en mayores de 65 el sarcoma de Kaposi. En los niños destacan las malformaciones vasculares, las fibromatosis y los sarcomas entre los tumores más frecuentes benignos, intermedios y malignos, respectivamente6.
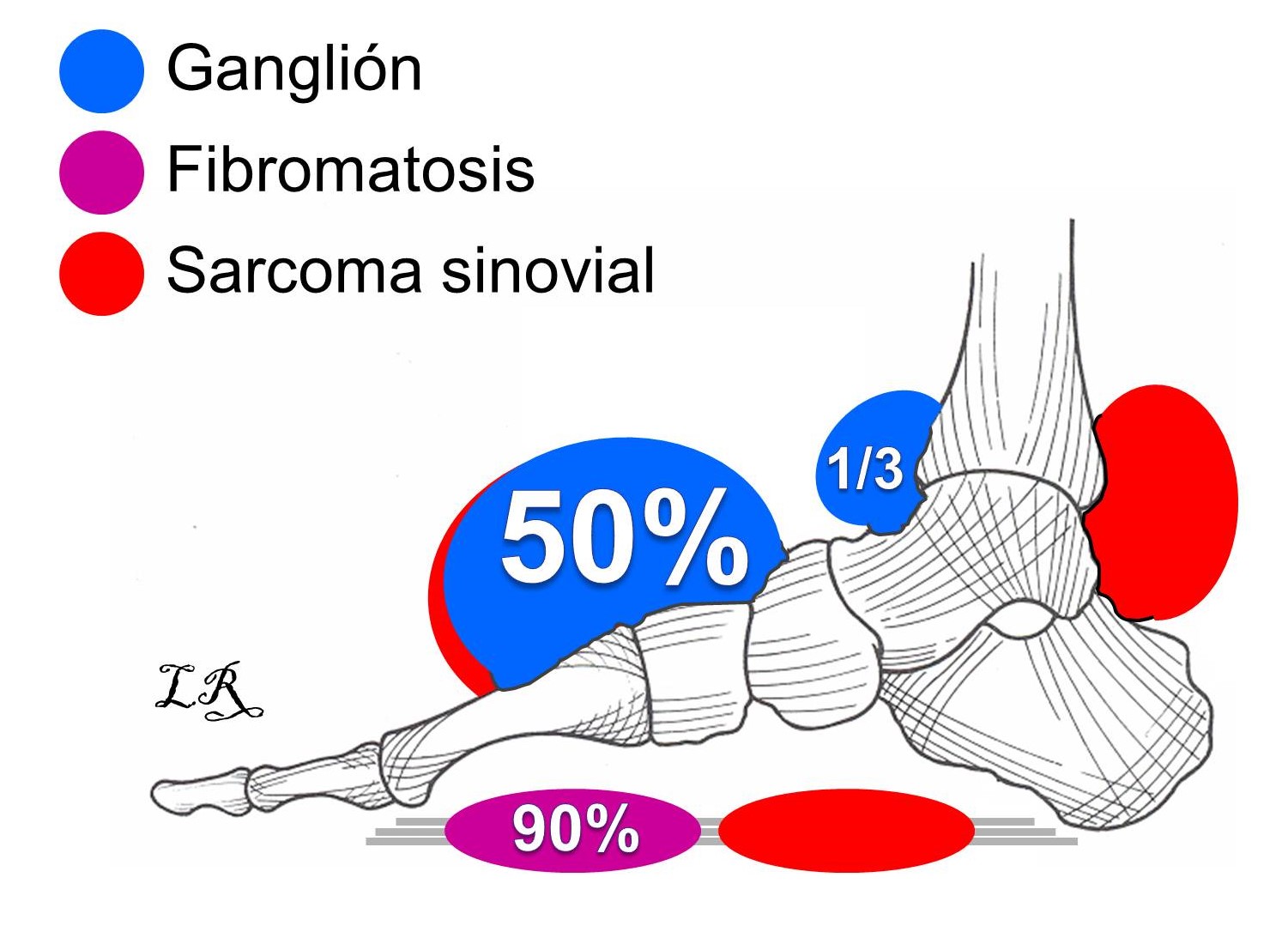
3.3. Localización: Los TPB más frecuentes en el dorso del pie son los quistes sinoviales y los lipomas. En la planta, las fibromatosis. Le siguen los quistes epidérmicos de inclusión y las reacciones a cuerpo extraño. Los tumores tenosinoviales de células gigantes se diagnostican en cualquier estructura con membrana sinovial. La mayoría de los tumores malignos, especialmente los sarcomas sinoviales, se localizan en el tobillo, en el retropié o en el dorso del pie (Figura 4).
Figura 4:
4. DIAGNÓSTICO
La sospecha diagnóstica de un TPB del pie se hace por datos clínicos y de imagen (Figuras 5-11)7. La confirmación es anatomo-patológica, como en los de cualquier otra localización.
Figura 5:
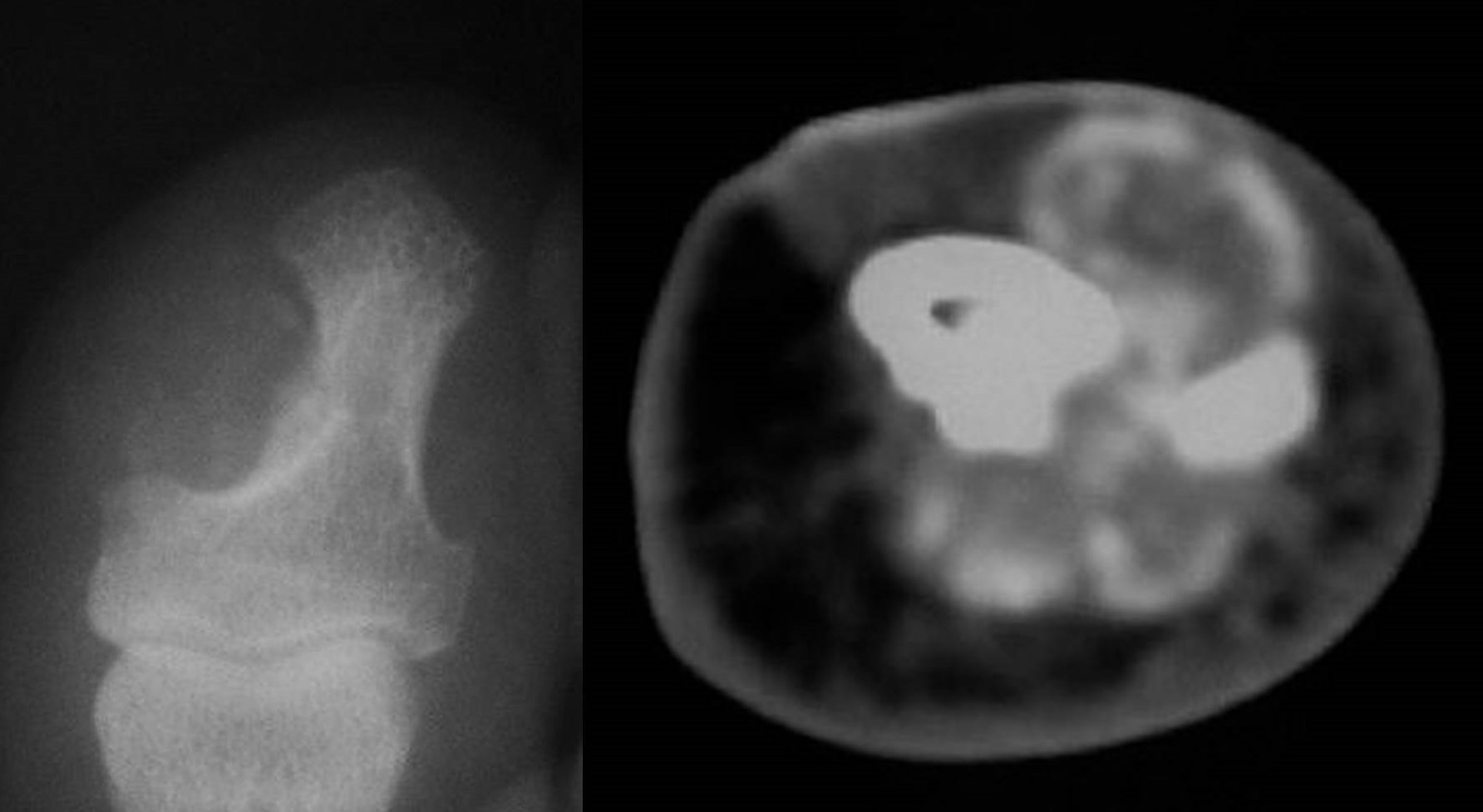
Figura 6:
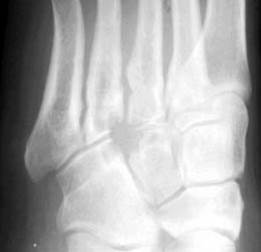
Figura 7:
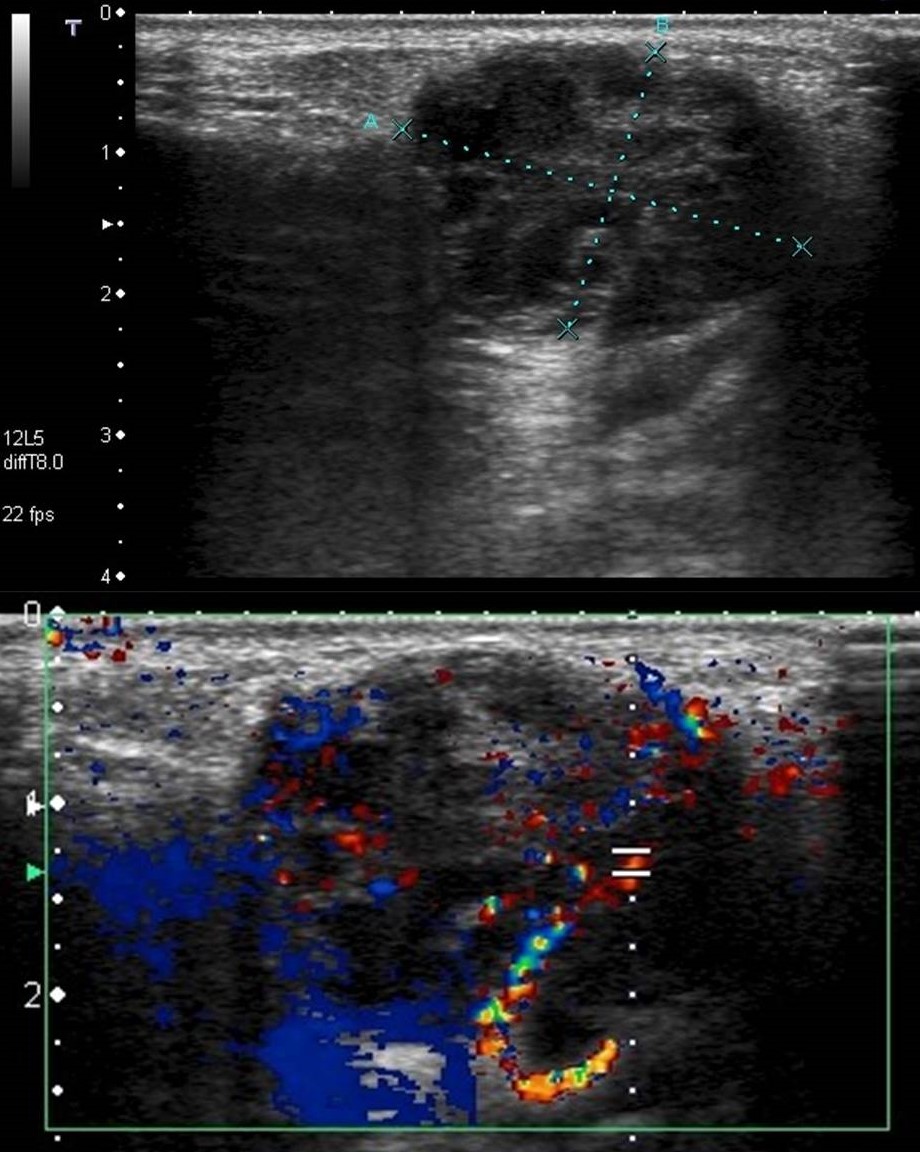
Figura 8:
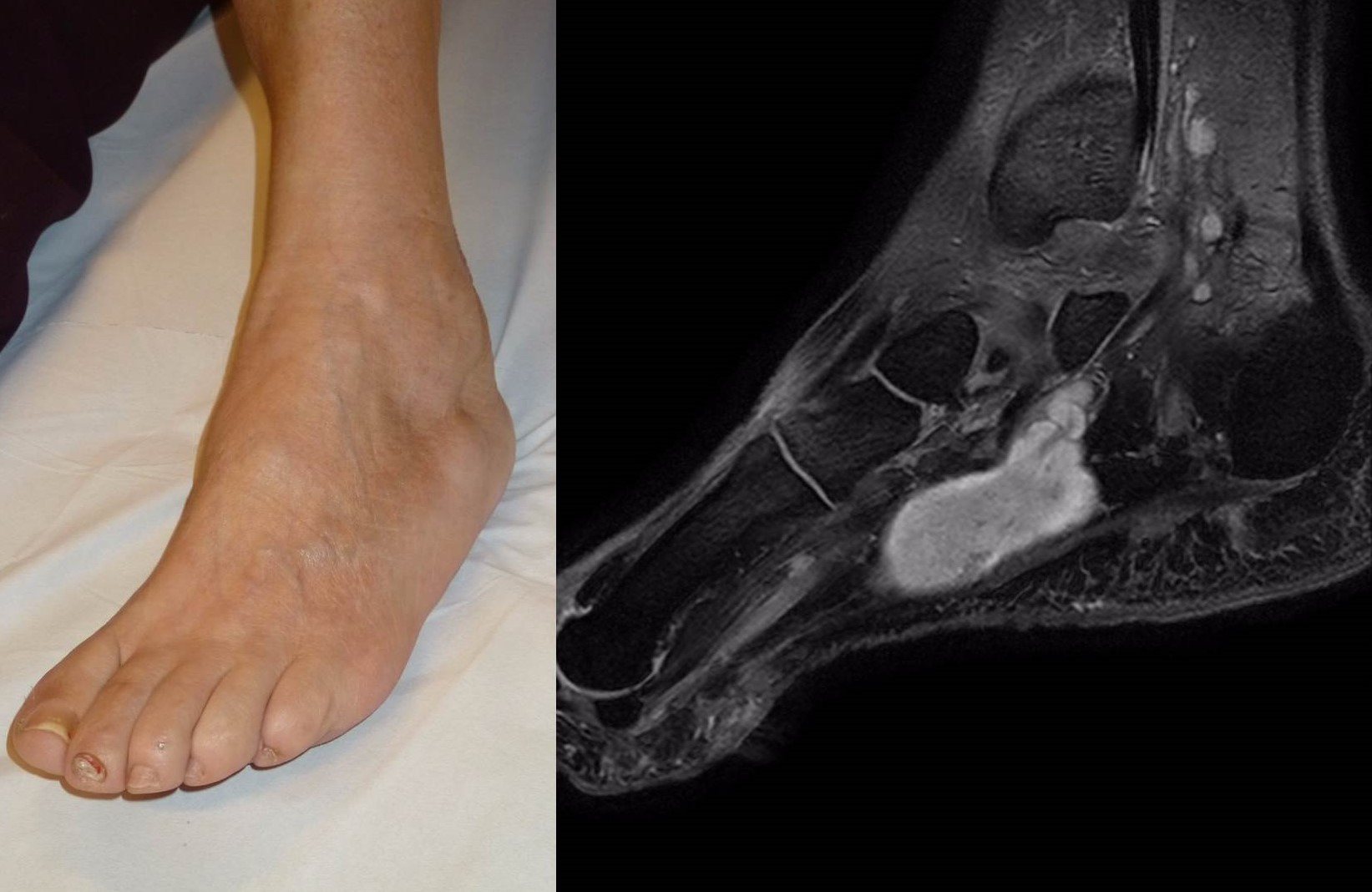
Figura 9:
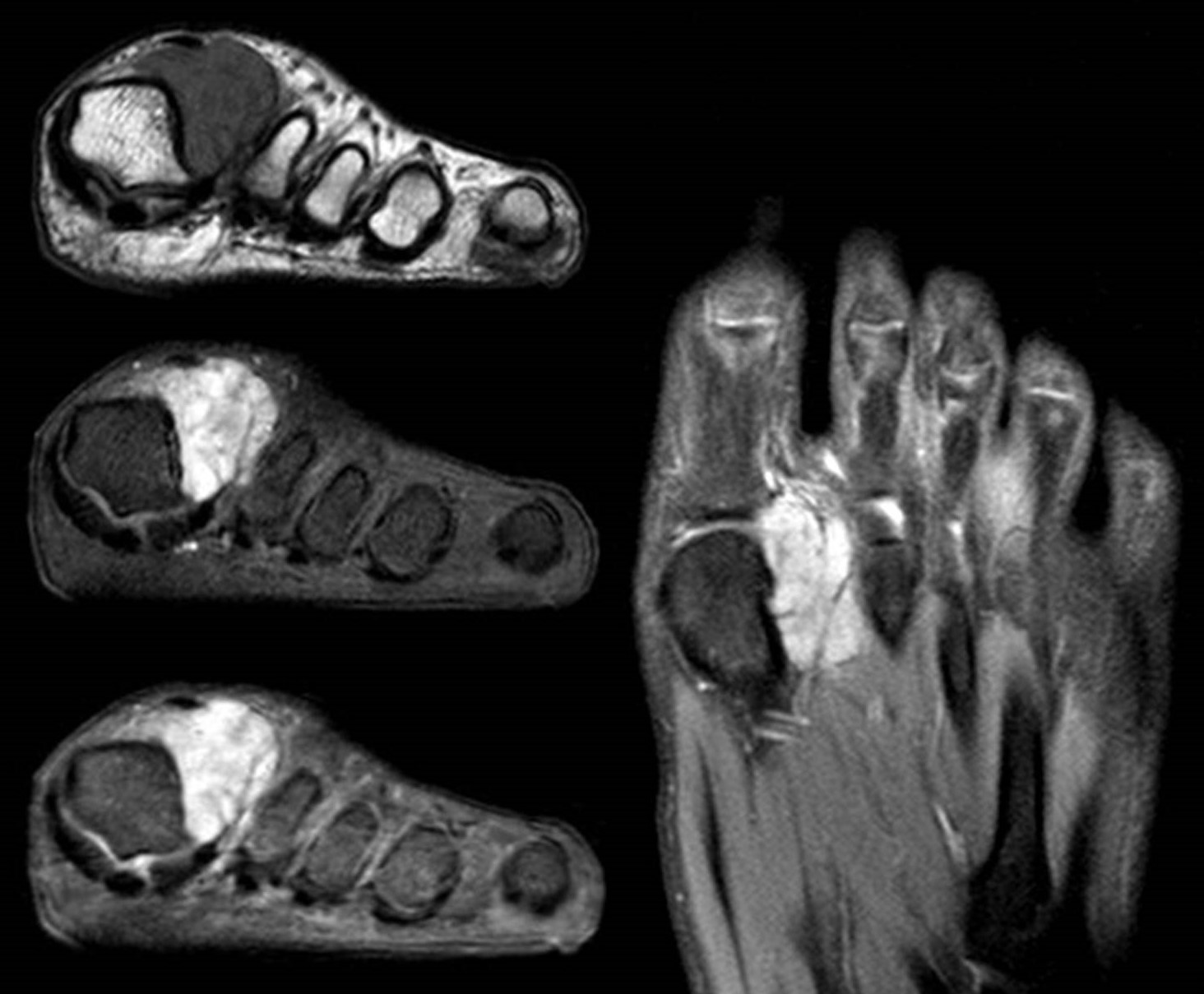
Figura 10:
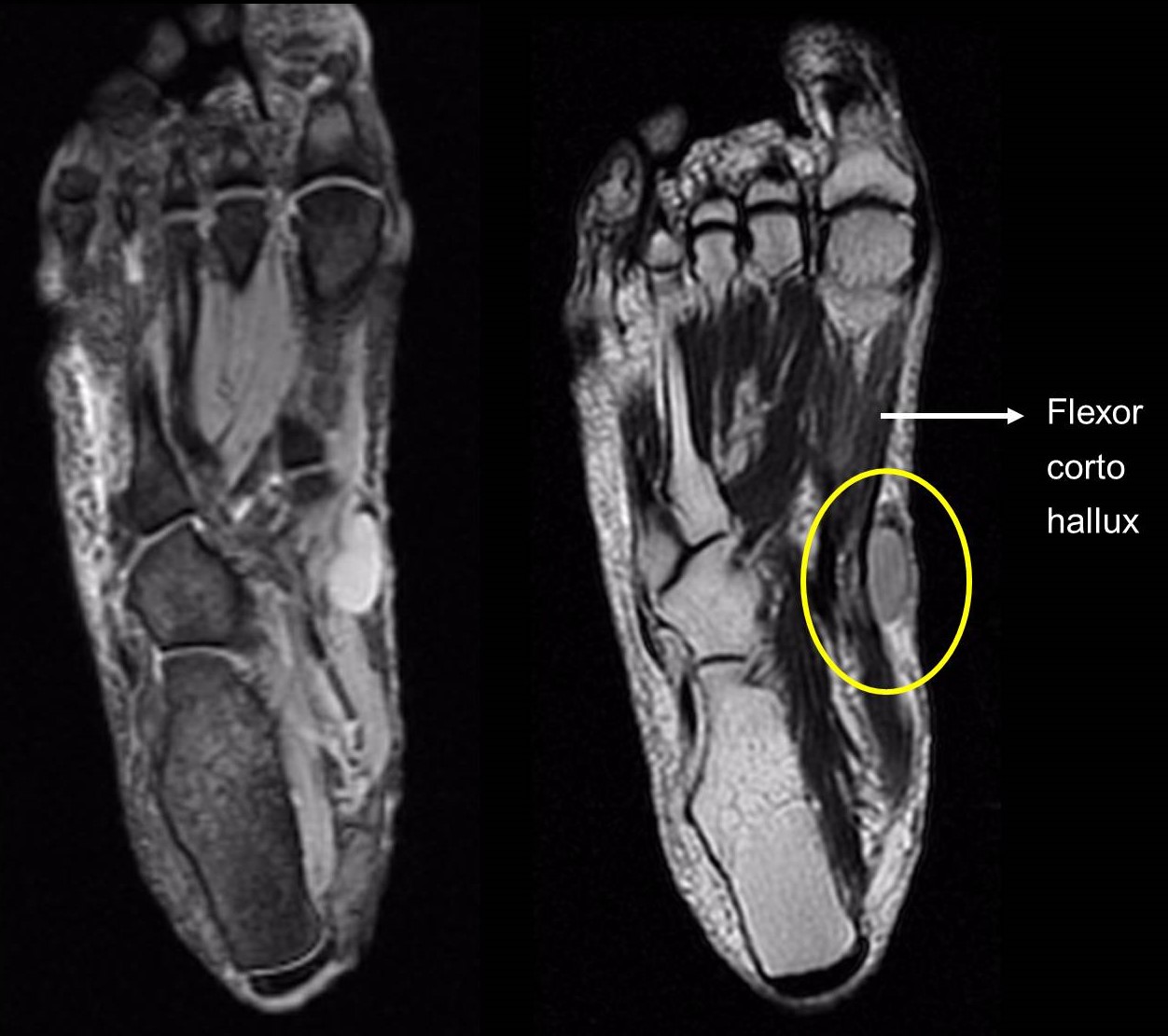
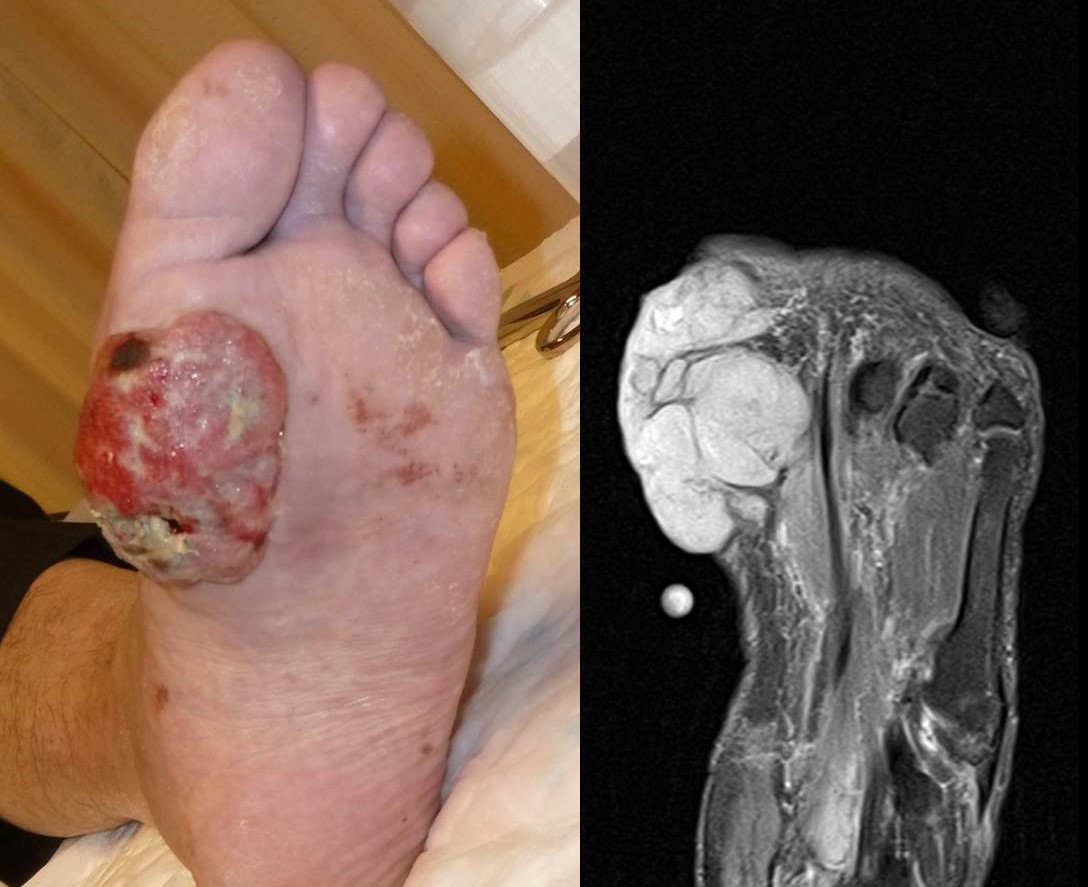
Figura 11:
La sintomatología es inespecífica, con tumoración y dolor de diferente intensidad como motivo de consulta habitual. Su tamaño medio, habitualmente de 2-3 cm, no distingue su comportamiento biológico benigno o maligno8,9, aunque un tamaño mayor de 3-5 cm es factor pronóstico entre los malignos5,10. Tampoco puede descartarse malignidad cuando la lesión es subcutánea o está presente desde hace mucho tiempo. Los hallazgos de las pruebas complementarias de imagen no son diferentes a los de las mismas lesiones en otros lugares del cuerpo, con la particularidad de que una lesión maligna puede no parecerlo tampoco en RM11,9.
Las normas relativas a las biopsias son las mismas que las aplicadas a la generalidad (Figuras 12 y 13). Se deben procurar cerradas y abordar directamente sobre la lesión, habitualmente muy accesible, evitando contaminar estructuras neurovasculares mayores, abrir vainas tendinosas extrínsecas, atravesar la piel de la planta del pie e invadir las articulaciones vecinas.
Figura 12:
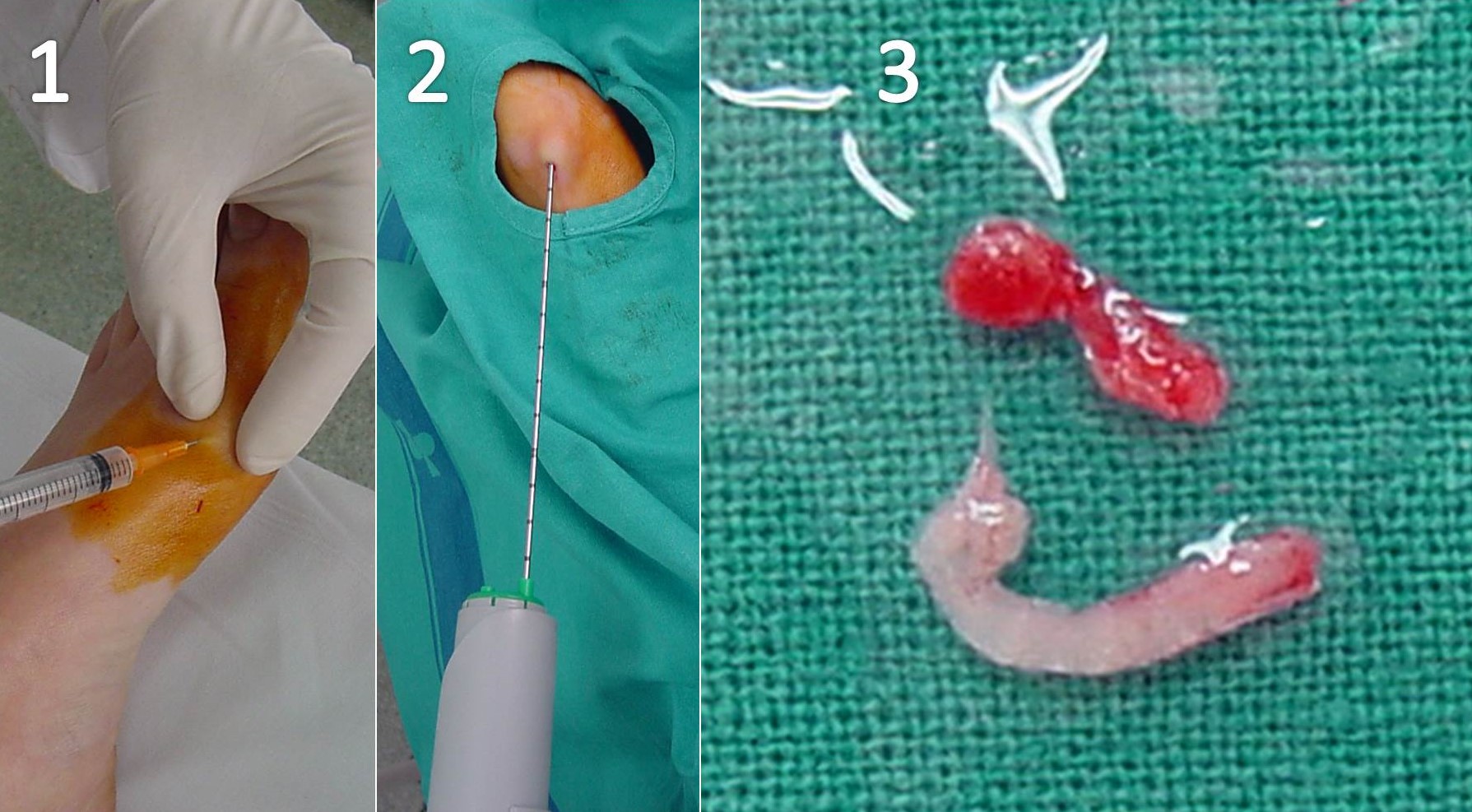
Figura 13:
Puesto que tiene mucha trascendencia no distinguir un quiste sinovial u otro tumor benigno de un sarcoma sinovial, en el que siempre hay que pensar ante un TPB, aunque sea pequeño y lleve mucho tiempo de evolución, es aconsejable biopsiar todas aquellas lesiones de partes blandas del pie en las que no exista certeza absoluta de benignidad.
5. TRATAMIENTO
5.1. General: Con los mismos métodos terapéuticos que en tumores de otra localización, las indicaciones dependen del estadio lesional, de la localización del tumor, de la sintomatología que cause y de la discapacidad que se prevea en cada caso con cada método, partiendo de que la cirugía de salvamento del miembro es posible y eficaz12,13.
5.2. Cirugía: Conservadora (Figura 14 y 15) o mutilante (amputación/desarticulación de los dedos, transmetatarsiana, de Lisfranc, de Chopart, de Syme o, sobre todo en tumores del retropié y tobillo, del tercio proximal de la pierna), con márgenes intralesionales, marginales, amplios o radicales. Cuando se precisa una cobertura de partes blandas suele ser necesaria la transferencia de un colgajo de tejido vascularizado libre (Figura 16). Estos colgajos son bien tolerados en el dorso del pie, pero no son duraderos en la planta.
Figura 14:
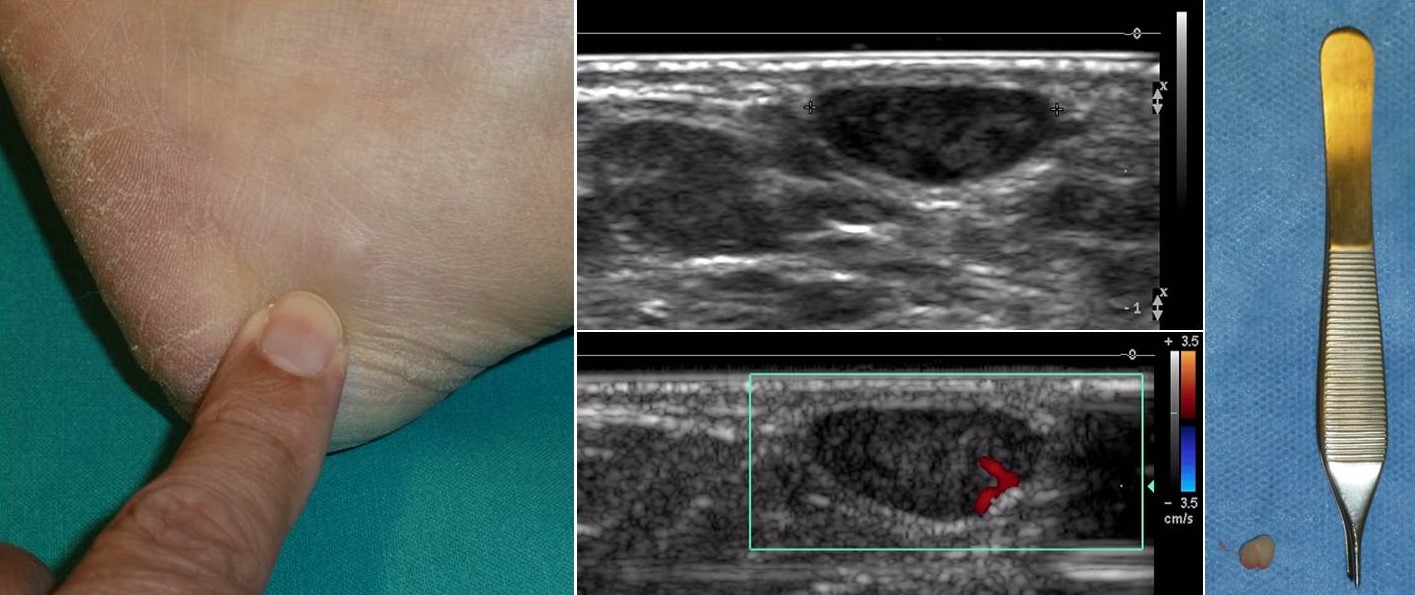
Figura 15:
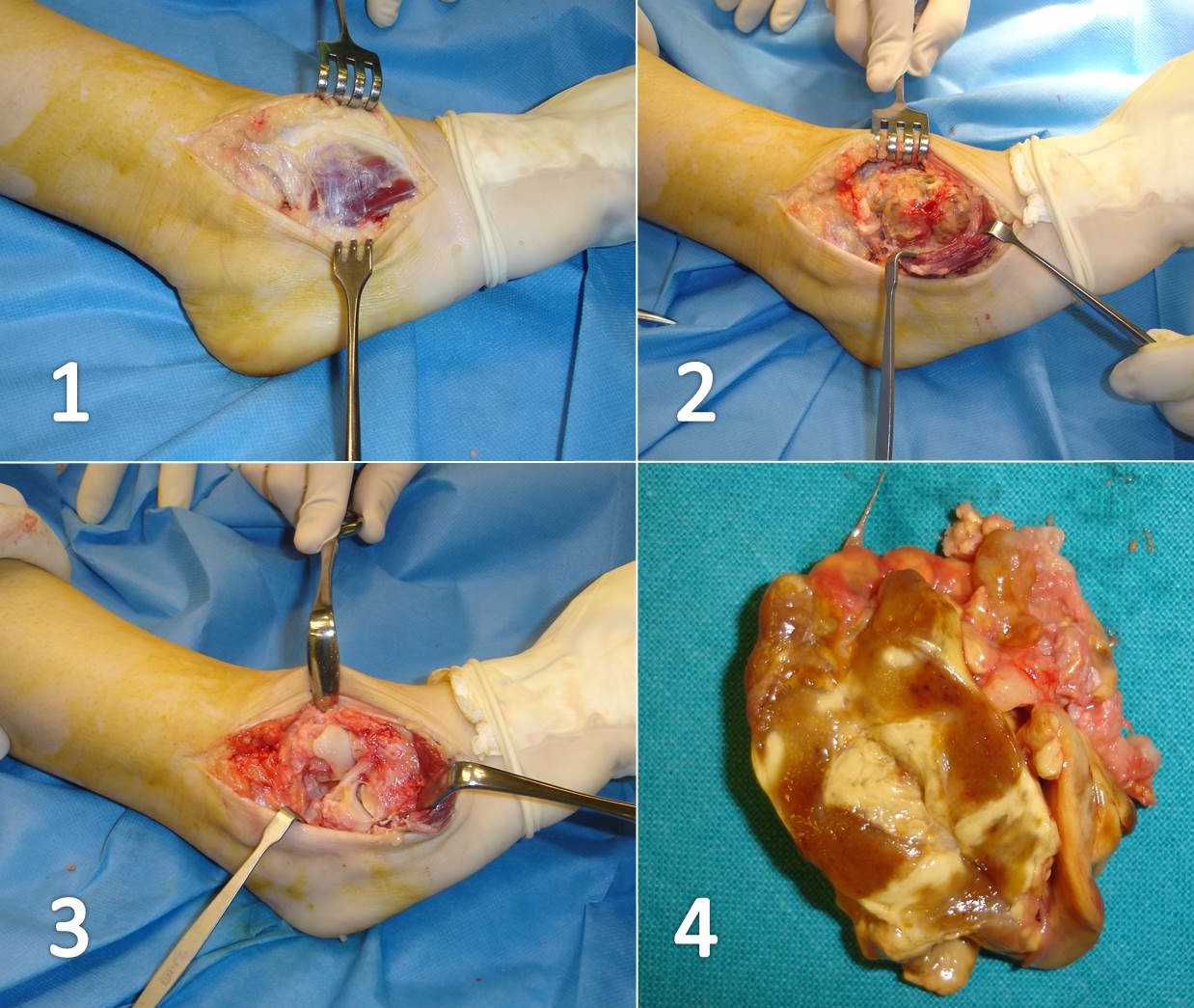
Figura 16:
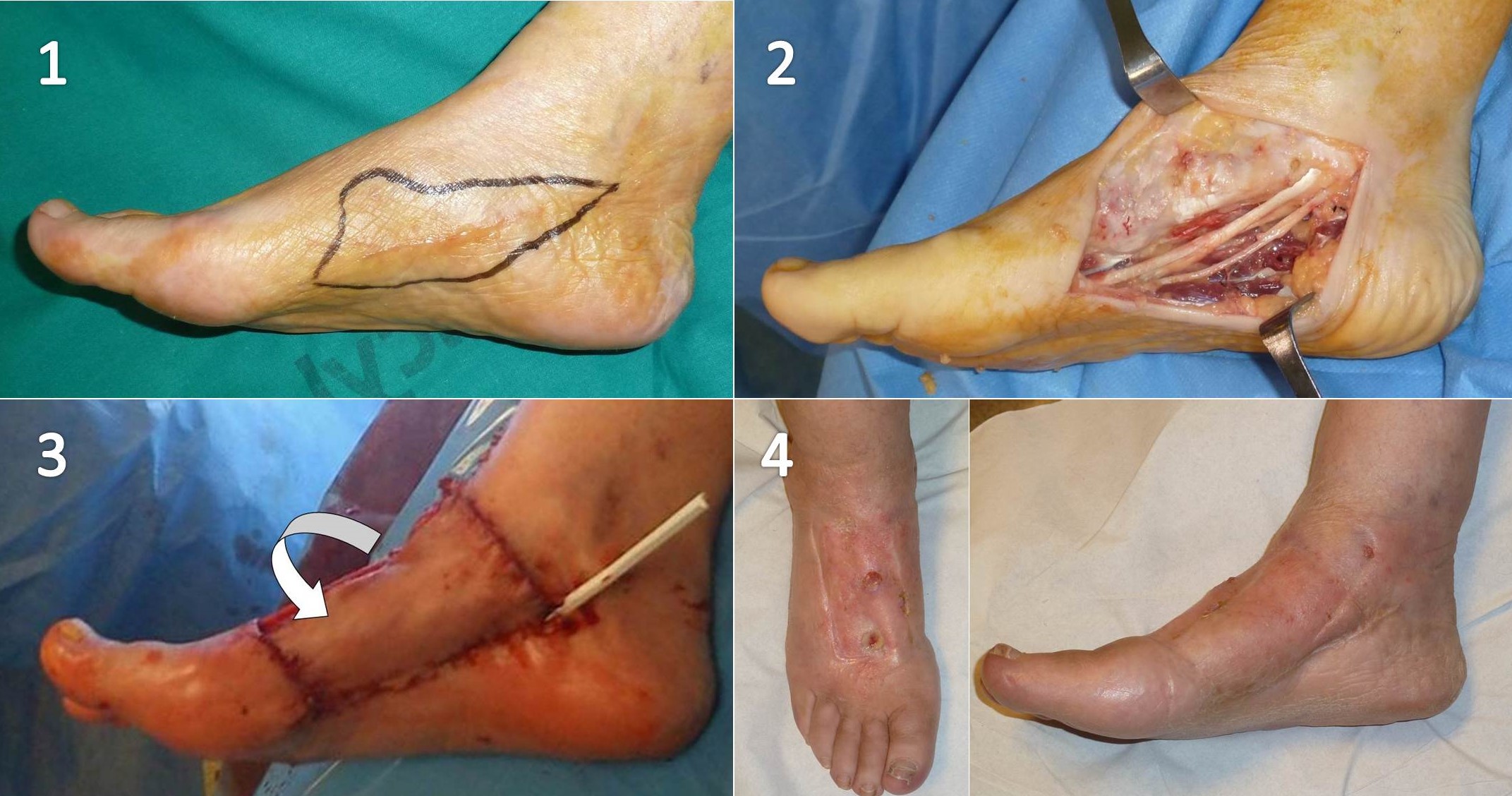
Las lesiones de partes blandas benignas de cualquier localización en el pie se suelen resecar con márgenes marginales (Figura 14), siendo a veces intralesionales buscando un equilibrio entre el margen de la resección y la función residual14 (Figura 15). Las malignas estadio I y algunas IIA en los dedos se suelen tratar con amputaciones. Las lesiones estadio IIB de los dedos y el resto de las del antepié, con resección de las partes blandas comprometidas por el tumor y los radios correspondientes cuando se puedan asegurar márgenes oncológicos y la morbilidad postquirúrgica se suponga inferior a la de una amputación (Figura 16)13. No obstante, la mayor parte de las lesiones malignas de partes blandas de alto grado del medio y retropié necesitan amputaciones para asegurar los márgenes (Figuras 17 y 18). En el tobillo el proceder sería similar (Figura 19).
Figura 14:

Figura 15:

Figura 16:

Figura 17:
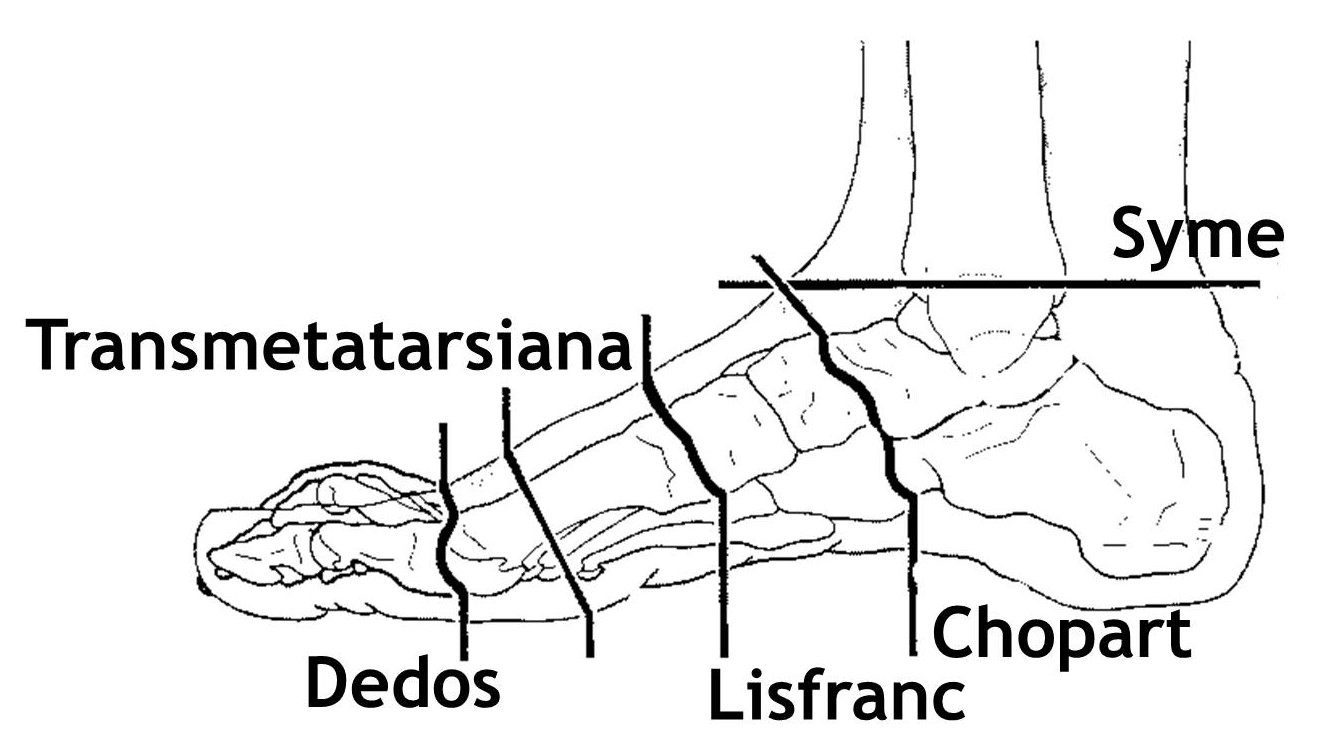
Figura 18:
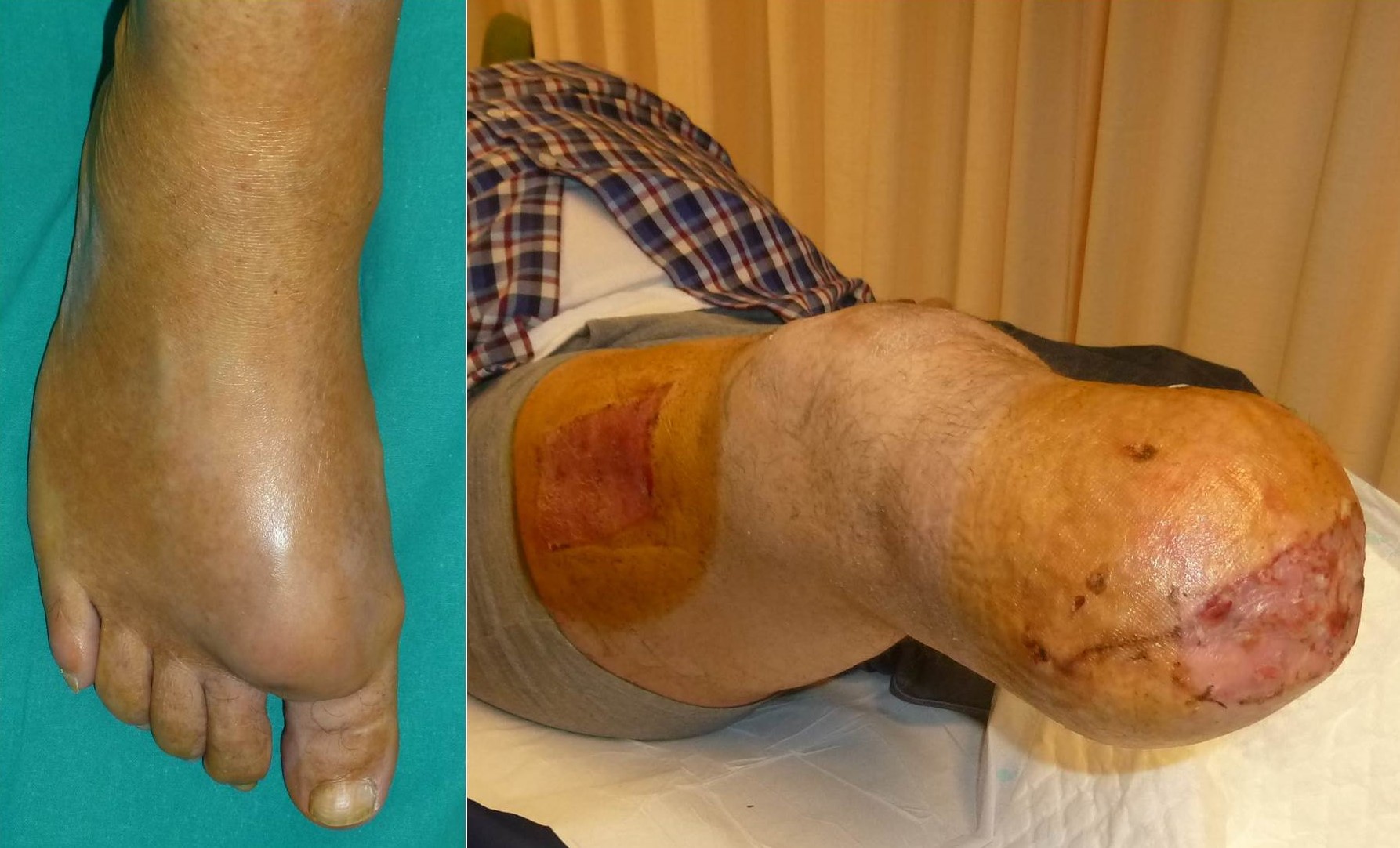
Figura 19:
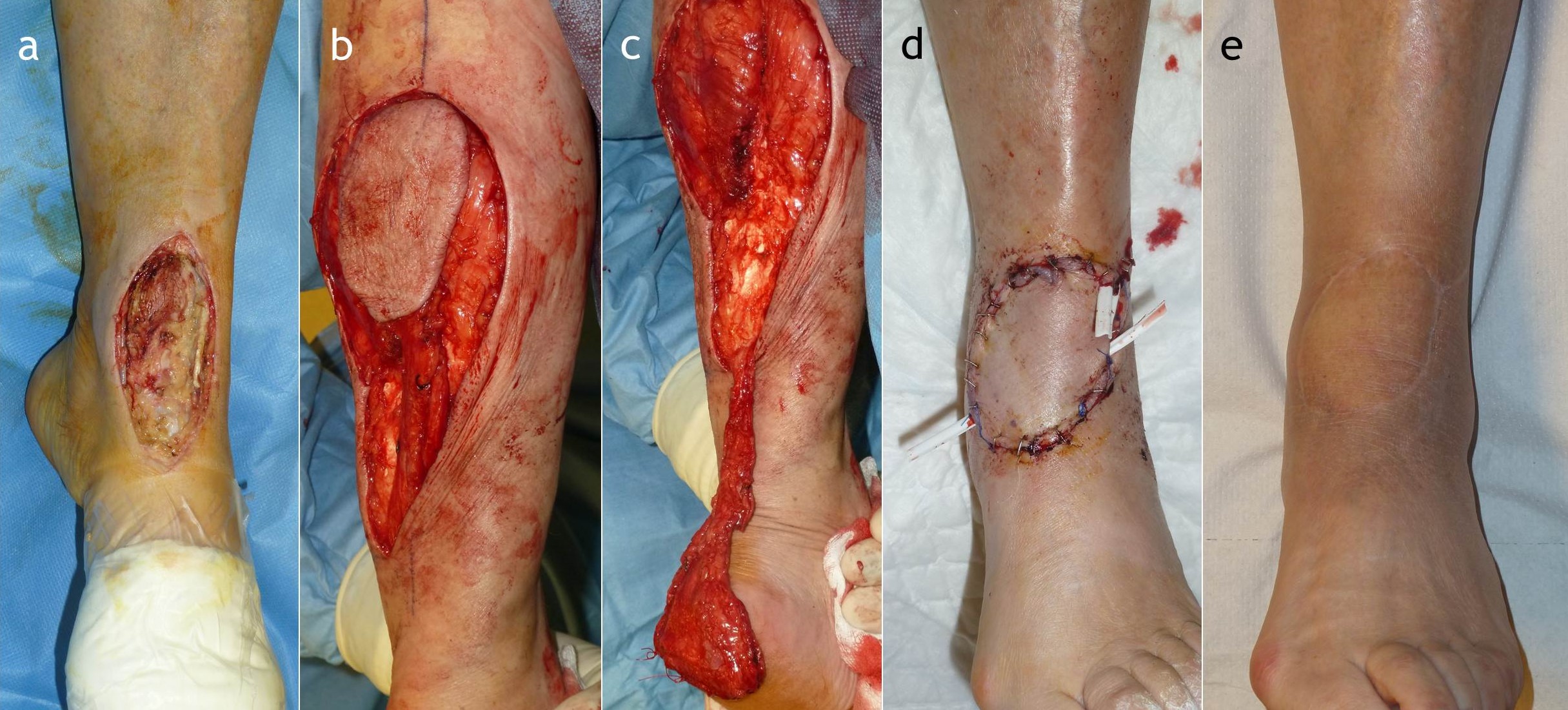
En cualquier caso, insistiendo en la cirugía conservadora, el cierre de la herida puede ser difícil. En lesiones pequeñas es posible una sutura primaria o un colgajo de rotación para cubrir un tendón y una estructura neurovascular (Figura 19). El sitio donante puede ser cubierto con un injerto de piel y debe tener la precaución de que no modifique una amputación que pueda ser necesaria posteriormente. En resecciones grandes se puede recurrir a colgajos libres (antebraquial, paraescapular, etc). Particularmente, el colgajo del dorsal ancho suele ser demasiado grande para el pie, de la misma manera que el de la región ántero-lateral del muslo (ALT) es voluminoso y tiene que adelgazarse. En todos los casos ninguno resuelve el problema de la sensibilidad plantar. Otra posibilidad es usar la terapia VAC después de la resección de tumores superficiales sin reconstrucción, con injertos cutáneos secundarios.
Figura 19:

5.3. Radioterapia: Sus indicaciones son más limitadas que en otras localizaciones debido a que su eficacia puede ser menor y a su peor tolerancia (Figura 16)10.
Figura 16:

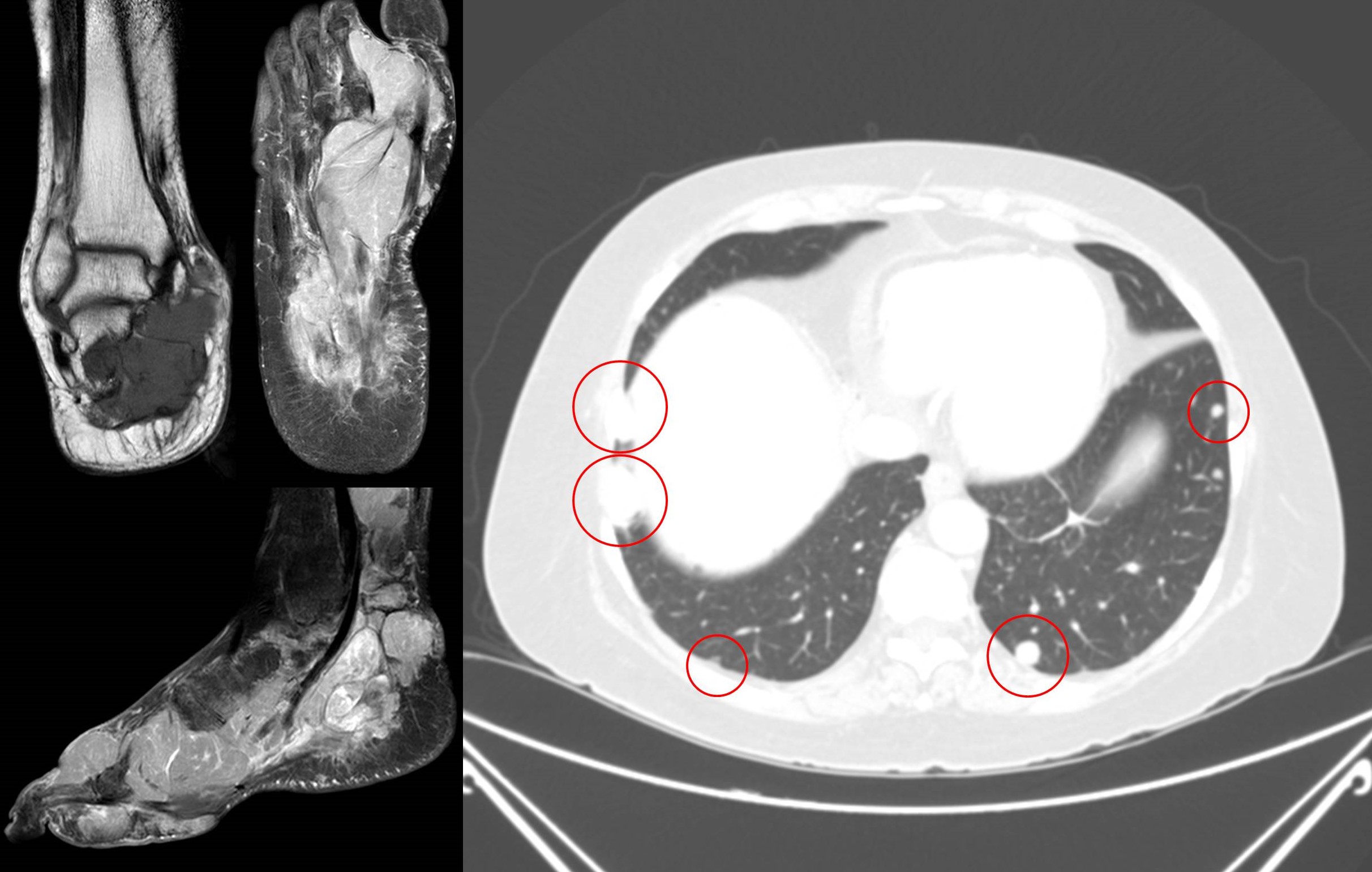
5.4. Quimioterapia: Está indicada en tumores quimiosensibles, incluso aunque se decida una amputación, que habría que realizar después de la correspondiente neoadyuvancia. También en casos de enfermedad maligna diseminada (Figura 20).
Figura 20:
6. PRONÓSTICO
El pronóstico de los sarcomas de las extremidades distales, que incluyen los del pie y tobillo, es igual al de los mismos tumores en otra localización, incluso aunque se realicen más amputaciones primarias15. Un tamaño igual o superior a 3 cm tendría menos supervivencia, del mismo modo que la radioterapia preoperatoria aumenta las complicaciones locales10.
7. BIBLIOGRAFÍA
1. Kirby EJ, Shereff MJ, Lewis MM. Soft-tissue tumors and tumor-like lesions of the foot. J Bone Joint Surg Am. 1989;71(4):621-6.
2. Bisceglia M, Galliani CA, Orcioni GF, Perrone E, Del Giudice A, Scillitani A. Phosphaturic mesenchymal tumor of soft tissue of the foot: Report of a case with review of the literature. Adv Anat Pathol. 2019;26(5):320-8.
DOI: https://doi.org/10.1097/PAP.0000000000000240
3. Kransdorf MJ. Benign soft-tissue tumors in a large referral population: distribution of specific diagnoses by age, sex, and location. AJR Am J Roentgenol. 1995;164:395-402.
DOI: https://doi.org/10.2214/ajr.164.2.7839977
4. Kransdorf MJ. Malignant soft-tissue tumors in a large referral population: distribution of specific diagnoses by age, sex, and location. AJR Am J Roentgenol. 1995;164:129-34.
DOI: https://doi.org/10.2214/ajr.164.1.7998525
5. Zhang XX, Xu LB, Xu SF, Zha ZG, Liu T, Zhang SG, et al. Analysis of clinicopathological characteristics and prognostic factors of foot and ankle soft tissue and bone tumors. Zhongua Zhong Liu Za Zhi. 2018;40(9):685-9.
DOI: https://doi.org/10.3760/cma.j.issn.0253-3766.2018.09.010
6. Caro-Domínguez P, Navarro OM. Imaging appearances of soft-tissue tumors of the pediatric foot: Review of a 15-year experience at a tertiary pediatric hospital. Pediatr Radiol. 2017;47(12):1555-71.
DOI: https://doi.org/10.1007/s00247-017-3940-8
7. Mulcahy H. Big foot MRI: A practical guide for radiologists to soft tissue tumors and tumor-like lesions of the foot. Sem Roentgenol. 2019;54(2):162-76.
DOI: https://doi.org/10.1053/j.ro.2018.09.001
8. Mattei JC, Brouste V, Terrier P, Bonvalot S, Lecesne A, Stoeckle E, et al. Distal extremities soft tissue sarcomas: Are they so different from other limb localizations?. J Surg Oncol. 2019;119(4):479-88.
DOI: https://doi.org/10.1002/jso.25359
9. Grieser T. Foot and ankle tumours: Part II: Malignant bone tumours and soft tissue tumours of the foot with differential diagnostic hints. Radiologe. 2018;58(5):459-75. Radiologe. 2018;58(5):459-75.
10. Houdek MT, Beahrs TR, Wyles CC, Rose PS, Sim FH, Turner NS. What factors are predictive of outcome in the treatment of soft tissue sarcomas of the foot and ankle? Foot Ankle Spec. 2017;10(1):12-9.
DOI: https://doi.org/10.1177/1938640016666925
11. Hochman MG, Wu JS. MR imaging of common soft tissue masses in the foot and ankle. Magn Reson Imaging Clin N Am. 2017;25(1):159–81.
DOI: https://doi.org/10.1016/j.mric.2016.08.013
12. Ramos Pascua LR. Lección XV: Tumores en el pie. En: 25 lecciones sobre patología del pie. Viladot Voegli A, Viladot Pericé, R, editores. Sevilla: Editorial Punto Rojo. 2020. En prensa.
13. Özger H, Alpan B, Aycan OE, Valiyev N, Kir MC, Agaoglu F. Management of primary malignant bone and soft tissue tumors of foot and ankle: Is it worth salvaging? J Surg Oncol. 2018;117(2):307-20.
DOI: https://doi.org/10.1002/jso.24817
14. Cevik HB, Hayahan S, Eceviz E, Gümüstas SA. Tenosynovial giant cell tumor in the foot and ankle. Foot Ankle Surg. 2020;26(6):712-6.
DOI: https://doi.org/10.1016/j.fas.2019.08.014
15. Gao J, Yuan YS, Liu T, Lv HR, Xu HL. Synovial sarcoma in the plantar region: A case report and literature review. World J Clin Cases. 2019;7(17):2549-55.
DOI: https://doi.org/10.12998/wjcc.v7.i17.2549
8. FIGURAS
Tabla 1: Relación de tumores de partes blandas benignos (1478 sobre 18.677) y malignos (638 sobre 12.370) del tobillo y pie en la experiencia del Armed Forces Institute of Pathology3,4.

Figura 1: Fotografías de pies de cadáveres para ilustrar el aspecto de la piel en sus diferentes caras. Preparaciones de la tesis doctoral de la Dra. María Mellado.

Figura 2: Aspecto clínico de diferentes tumoraciones de partes blandas de los dedos del pie: tofo gotoso (a), fibroma (b) y angioleiomioma (c).

Figura 3: Ganglión o quiste sinovial, con la prueba de la transiluminación positiva. A la derecha se observa el contenido líquido gelatinoso de la lesión.

Figura 4: Representación esquemática de la localización de algunos tumores de partes blandas del pie.

Figura 5: Condroma de partes blandas del primer dedo del pie. Rx simple mostrando erosión de la falange (izquierda) y TC coronal mostrando la lesión calcificada (derecha).

Figura 6: Rx oblicua del mediopié donde se observa una osteolisis por infiltración ósea en una sinovitis villonodular pigmentada.

Figura 7: Ecografía de un tumor tenosinovial de células gigantes en el primer espacio interdigital del pie en un varón de 16 años de edad. Se observa una tumoración sólida, hipoecogénica, heterogénea e hipovascular de aproximadamente 29 x 20 x 25 mm.

Figura 8: Aspecto clínico y RM en corte sagital en una neurofibromatosis múltiple.

Figura 9: RM en proyecciones coronales y axiales del tumor tenosinovial de células gigantes de la figura 7.

Figura 10: RM de sarcoma sinovial en el borde interno del pie.

Figura 11: Schwannoma maligno ulcerado de la planta del pie. Aspecto clínico y de RM.

Figura 12: Biopsia cerrada con trocart en un tumor de partes blandas del pie. Se observa la infiltración de anestesia local (a), el trucut durante la toma de la muestra (b) y 2 de los cilindros obtenidos (c).

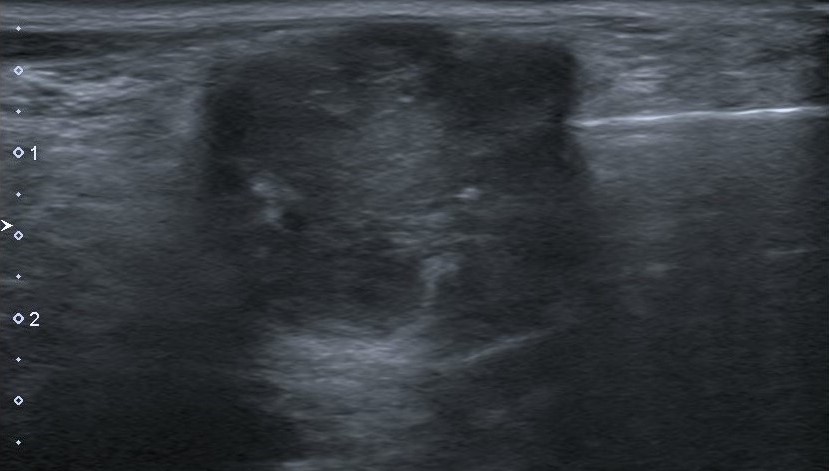
Figura 13: Biopsia cerrada guiada por ecografía del tumor tenosinovial de células gigantes de las figuras 7 y 9.

Figura 14. Hemangioma subcutáneo en mujer de 57 años que se extirpó con márgenes marginales. Se observa el aspecto clínico y ecográfico y la pieza de resección.

Figura 15: Resección intralesional completa de un tumor tenosinovial de células gigantes/sinovitis villonodular pigmentada difusa del retropié.

Figura 16: Ampliación de márgenes quirúrgicos en el sarcoma sinovial de la figura 10, resecado previamente sin haberlo sospechado. La cirugía se complementó con radioterapia postoperatoria. La figura “4” corresponde al aspecto del pie 9 meses después de la intervención.

Figura 17: Esquema del nivel de las amputaciones en el pie.

Figura 18: Mixofibrosarcoma de alto grado en el antepie de un varón de 64 años de edad que fue amputado por el 1/3 medio-proximal de la rodilla. Se observa un colgajo de piel libre del muslo empleado para la cobertura por deshicencia de la herida del muñón en el postoperatorio.

Figura 19: Mujer de 79 años con hemangiosarcoma epitelioide de partes blandas de la cara anterior del tobillo tratada con resección amplia y cobertura de partes blandas con colgajo de rotación dermo-fascio-graso de la pantorrilla (b y c). No hubo recidiva local, pero la paciente terminaría falleciendo por metástasis ganglionares y pulmonares.

Figura 20: Sarcoma sinovial del pie con metástasis pulmonares (círculos rojos en TC de tórax) en mujer de 56 años de edad (estadio IV de la clasificación de la AJCC). Se indicó quimioterapia, que no evitó el fallecimiento de la paciente.
